Was ist eine “Depression”?
“Die grösste aller Gefahren, sich selbst zu verlieren, kann sich in der Welt ganz leise ereignen, als ob es gar nichts wäre. Kein anderer Verlust kann so leise eintreten; jeder andere Verlust – ein Arm, ein Bein, fünf Euro, eine Frau, usw. – wird sicher bemerkt werden.” (Kierkegaard) – Meine neue Lieblingsdefinition von “Depression” (im Moment).
Das Problem mit der Depression beginnt schon vor der Diagnose, nämlich bei der Definition, was eine Depression ist. Die Krankheit Depression wird aufgrund von Symptomen definiert und kann nicht aufgrund somatischer Marker definiert werden (Ausnahme: Entzündungsmarker?). Es könnte also auch sein, dass Ärzte die diagnostischen Kriterien etwas anders gewichten als die, die diese Kriterien erstellt haben.
Zudem ist es schwierig auf einer kontinuierlichen Skala, die bei jedem Menschen zwischen “überhaupt nicht depressiv” und “schwerst depressiv” liegt, den Punkt festzulegen der Depression von Nicht-Depression unterscheidet.
Disease Mongering
Mit der Definition von allen psychischen Krankheiten verhält es sich ähnlich. 2013 enthielt das neue DSM 5, die international geltende «Bibel der psychischen Erkrankungen», zahlreiche zusätzliche Leiden und hatte bei vielen anderen die Hürde für eine Diagnose gesenkt. ADHS zum Beispiel erforderte nicht mehr sechs Symptome, sondern nur noch fünf. Dass sich psychische Erkrankungen fast immer nur an Symptomen orientierten und diese dann auch noch subjektiv interpretiert würden, komme «so in kaum einem anderen Bereich der Medizin vor», kritisiert der langjährige Direktor des amerikanischen National Institute of Mental Health (NIMH), Thomas Insel, seit Jahren. Er spricht gar von «Zuständen wie in vorwissenschaftlichen Zeiten».
Tatsächlich gleichen viele Diagnosen eher eine Art Definitionsfrage. Und so wird aus der herkömmlichen Schüchternheit eine soziale Phobie oder aus der Trauer, die nach dem Tod eines nahestehenden Menschen länger als zwei Wochen andauert, eine Depression. Denkt man diese Entwicklung konsequent weiter, ist – überspitzt formuliert – irgendwann überhaupt niemand mehr psychisch gesund.
Dass bereits eine “Miese Stimmung” eine “Depression” und damit krankhaft sein soll, davon ist hier also nicht die Rede. Ich plädiere dezidiert gegen das Diktat des “positiven Denkens“! Ich glaube sogar, dass diese “miese” Stimmung zu einem grossen Teil durch das “positive Denken” einer ganzen Kultur mitverursacht wird. Ich meine hier nicht nur die Methode des positiven Denkens, sondern gesellschaftlich immer weiter verbreitete Werte wie Spass, Fröhlichkeit, Zwangs-Optimismus (siehe dazu auch das sehr aktuelle Buch von Arnold Retzer (Miese Stimmung. Eine Streitschrift gegen positives Denken. S.Fischer, Frankfurt 2012).
Auch der neue Hype des sogenannten “Manifestierens” beschönigt die gleiche verblendete Logik, die behauptet, Armut sei eine Wahl, und die vielen politischen Desinformationen zugrunde liegt. Wenn die Realität nur das ist, was wir aus ihr machen, dann werden die Skrupellosesten die meiste Macht haben, die Zukunft zu gestalten. Weiterlesen >>>
Menschen suchen nach Glück und Zufriedenheit. Doch auch Trübsinn hat Vorzüge:
“Das Vergnügen traurig zu sein!”.

Was tun? >>> direkt zu den Therapieansätzen
Wie die Evolution unsere Biologie formt
Oder: In welchen Situationen ist eine gedrückte Stimmung nützlich?
Randolph Nesse gilt als Mitbegründer der evolutionären Medizin. Der Psychiater erforscht, wie die Evolution den Menschen geformt – und für bestimmte Krankheiten anfällig gemacht hat. Er schrieb ein Buch mit dem bekannten Evolutionsbiologen George Williams, war Gründungsdirektor des Centers for Evolution and Medicine an der Arizona State University. Mit ZEIT ONLINE spricht er 12/2022 über sein neuestes Buch „Good Reasons for Bad Feelings“.
zeit.de/gesundheit/2022-12/mentale-gesundheit-depression-angst-evolution-randolph-nesse
Seiner Ansicht nach kann Niedergeschlagenheit ein Hinweis darauf sein, dass wir gerade Energie verschwenden. Zum Beispiel, wenn wir ein Ziel verfolgen, das nicht zu unserer Lebenslage passt. Oder wenn das Erreichen des Ziels aussichtslos erscheint, wir aber nicht davon lassen können. Wenn wir in einer Sache blockiert sind.
Er plädiert dafür, auch mal aufzugeben und nicht verbissen an etwas festzuhalten, das uns offensichtlich gar nicht guttut: „In meiner Karriere gelangen mir allerdings einige der größten Heilungen, als ich Menschen geholfen habe zu realisieren, dass sie etwa seit fünfzehn Jahren an dieser Ehe arbeiten, aber eigentlich gar nicht mehr daran glauben, dass sie sie noch retten können. Dass sie jetzt den Status quo entweder akzeptieren müssen oder unter Schmerzen einen Schlussstrich ziehen. Im Aufgeben liegt oftmals der Schlüssel, um eine Depression zu überwinden.“
Nur gute Menschen werden depressiv!
Im Ansatz der Persönlichkeitstheorie tönt dies so:
“Damit sich natürliche Traurigkeit in eine Depression verwandelt, muss man sich nur selbst die Schuld an dem Unglück geben, das einem widerfahren ist!” (Dorothy Rowe)
Wenn wir damit aufhören könnten, uns selbst die Schuld für schlimme Ereignisse in unserem Leben zu geben, würde die Depressionsrate rapide sinken, lautet Dorothy Rowes Prämisse. Und ihre Therapieerfolge sprechen für sich. Normalerweise wachsen wir in der Überzeugung auf, dass es in der Welt gerecht zugeht und uns Gutes widerfährt, wenn wir uns entsprechend verhalten. Doch was bedeutet das im Umkehrschluss? Wenn wir davon überzeugt sind, dass die Guten belohnt und die Schlechten bestraft werden, kommen wir zwangsläufig zu dem Schluss, dass wir für alles Schlechte in unserem Leben selbst verantwortlich sind.
In solchen Situationen fragen wir oft: “Warum passiert das ausgerechnet mir?” Wir blicken zurück, um herauszufinden, was wir beigetragen haben, selbst wenn es um eine Naturkatastrophe geht. Irrationale Schuldgefühle, Hilflosigkeit und Scham entstehen, eine Depression kann die Folge sein. Rowe ist der Ansicht, dass wir unsere Überzeugungen selbst erschaffen. Sobald uns das klar geworden sei, könnten wir uns von dem Glauben an eine gerechte Welt verabschieden und negative Erfahrungen, z.B. einen Jobverlust, rationaler verarbeiten. Katastrophen widerfahren uns nicht, weil wir zum Unglück verdammt sind oder sie verdienen. Wir sollten damit aufhören, Ereignisse persönlich zu nehmen, und uns darüber klar werden, dass Schlimmes einfach geschieht! (Nur gute Menschen werden depressiv – aus “Das Psychologie-Buch”, Dorling Kindersley, London, 2012)
Weiterlesen: Auch “Einsamkeit” muss nicht zur Depression führen.
Ursache ist wohl schwache Plastizität unseres Hirns und nicht ein Mangel an Botenstoffe (v.a. Serotonin)
Dauerstress und Depression
Auf diesen starken Zusammenhang kam Forscher nun wieder bei der Enträtselung der antidepressiven Wirkung der psychodelisch wirkenden Drogen, wie Ketamin. Diese Droge verbessert die Übertragung von Informationen zwischen den Hirnzellen, stellten die Forscher fest. Sie lässt sogar neue Verbindungsstellen, Synapsen, entstehen. Herkömmliche Antidepressiva tun das auf Umwegen auch. »Plastizität« nennen Fachleute dieses Phänomen. Es ist entscheidend für das Lernen.
Eine neue Hypothese war geboren: Depressionen entstünden, wenn diese Plastizität unseres Hirns sinke. Erhöhe man sie, lasse sich die Krankheit lindern.
Für diese Vermutung spricht einiges, denn Stress senkt die Plastizität. Und Stress entsteht durch akute oder chronische Überlastungen genauso wie durch frühe Traumata – alles bekannte Ursachen von Depressionen. Wenn Menschen aber nicht mehr so gut Neues lernen können, bleiben sie leichter in Grübelschleifen hängen, ziehen sich zurück. Die Verbindungen (Synapsen) im Gehirn leiden, die Verbindungen im Leben ebenfalls.
Eine weitere Erklärung für den Zusammenhang von Dauerstress und Depression führt über unseren Darm und sein Mikrobiom: Der Stress lässt unsere Darmflora massiv verarmen, was wiederum zur Depression führen kann (siehe weiter unten).
Mangel an Botenstoffe?
Lange Zeit glaubte man, dass ein Mangel an Botenstoffen, insbesondere an Serotonin, die Ursache für Depressionen sei. Diese Annahme beruhte auf der Wirkweise herkömmlicher Antidepressiva, die die Konzentration von Serotonin zwischen den Hirnzellen erhöhen. Obwohl sie vielen Patienten helfen, wirken sie nicht bei allen. Inzwischen ist klar, dass diese Serotonin-Hypothese nicht ausreicht. Vor mehr als 20 Jahren fiel Ärzten auf, dass es manchen depressiven Menschen nach einer Operation unter Vollnarkose mit dem Mittel Ketamin deutlich besser ging. Anfang des Jahrtausends bestätigten erste Tests an Patienten mit Depressionen die Wirkung des Stoffs. Es zeigte sich, dass Ketamin die Übertragung von Informationen zwischen den Hirnzellen verbessert und sogar neue Verbindungen – Synapsen – spriessen lässt. Fachleute nennen diesen Mechanismus “Plastizität”. Die neue Hypothese besagt, dass Depressionen dadurch entstehen, dass ebendiese Plastizität sinkt. Ein Gehirn, das sich nur noch wenig verändern kann, wird krank. Wenn bei Menschen mit Depressionen dieser Prozess gestört ist, lernen sie nicht mehr so gut Neues und bleiben in den immer gleichen Grübelschleifen hängen. Dazu passt, dass typische Auslöser einer Depression wie frühe Traumata und akute oder chronische Überlastung Stress verursachen – und dass Dauerstress wiederum die Plastizität senkt (siehe weiter oben).
Ketamin gegen Depression
Ketamin ist ein vielversprechendes Mittel gegen Depressionen. Die dissoziative Wirkung von Ketamin ist nicht entscheidend für seinen antidepressiven Effekt. Eine Übersichtsarbeit von 2020 ergab, dass nur in drei von acht Studien überhaupt ein Zusammenhang zwischen dissoziativen Symptomen und der antidepressiven Wirkung bestand. Und auch in diesen Fällen erklärten die rauschhaften Erfahrungen nur 12 bis 21 Prozent der Unterschiede in der Wirkung auf die Depression. Das unterscheidet Ketamin wahrscheinlich von psychedelischen Drogen wie Psilocybin und MDMA; bei ihnen ist der Rausch tiefgreifender und deshalb wohl wichtiger für die Wirkung.
Plastizität an sich hilft aber noch nicht. Sie schafft nur die Möglichkeit, dass sich etwas ändert. Ob es besser wird oder sogar schlechter, hängt von der Umwelt ab. Damit Menschen mit Depressionen von der wiedergewonnenen Flexibilität im Hirn profitieren, brauchen sie hilfreiche Erfahrungen, wohltuende Begegnungen – und meist eine Psychotherapie.
Symptome einer Depression
“Wahre” Schwere Depressionen gehören zu den quälendsten Leiden überhaupt: Kranke, die den jähen Schmerz eines Herzinfarkts und eine Depression erlebt hatten, hielten im Nachhinein die Depression für weitaus unangenehmer.
Gemeinsam ist fast allen Depressionen die gedrückte, traurige Grundstimmung, die die Zukunft meist sehr schwarz und negativ aussehen lässt. In vielen Fällen ist der Zustand des Kranken in den Morgenstunden am schlechtesten – Sie können auch frühmorgendlich zwei oder mehr Stunden vor der gewohnten Zeit erwachen. Abends hellt sich die Stimmung wieder etwas auf.
Nur wenige Depressive denken überhaupt nicht an Selbstmord.
Interessenverlust, Unzufriedenheit, Lustlosigkeit und Freudlosigkeit, verminderte Konzentration und Aufmerksamkeit, vermindertes Selbstwertgefühl und Selbstvertrauen, Schuldgefühle, Gefühle der Wertlosigkeit, Negativ-pessimistische Zukunftsperspektiven, Suizidale Gedanken oder Handlungen, Ein- bzw. Durchschlafstörungen mit Schlaflosigkeit oder vermehrter Schlaf, Müdigkeit und Energielosigkeit, Appetitlosigkeit – auch mit Gewichtsverlust (mehr als 5% des Körpergewichts im letzten Monat), deutlicher Libidoverlust, Entscheidungsschwierigkeiten, Leere und Reizbarkeit. Psychomotorisch kann eine Hemmung oder eine Agitiertheit bestehen.
Jedes der folgenden Symptome verdoppelt etwa die Wahrscheinlichkeit einer Depression: Schlaflosigkeit (Insomnie), Müdigkeit, chronische Schmerzen, Veränderung in den Lebensumständen, ungeklärte physische Symptome, mässige bis schlechte Gesundheit in Selbsteinschätzung der Patienten.
Es gibt viele Screening-Methoden, der PHQ-9 («Patient Health Questionnaire-9») scheint am weitesten verbreitet zu sein und gute Qualitätscharakteristika aufzuweisen (Sensitivität/Spezifität bei je 85%). > www.depressionscreening100.com/phq

| Berechneter Skalensummenwert | Schweregrad der Depression |
| 1-4 | Minimale depressive Symptomatik |
| 5-9 | Milde depressive Symptomatik |
| 10-14 | Mittelgradige depressive Symptomatik |
| 15-27 | Schwere depressive Symptomatik |
…und für Männer bestehen zudem oder alternativ noch andere Symptome: siehe hier
Körperliche Symptome, die eine Depression maskieren können (sogenannte “larvierte Depression”)
- Kopfschmerzen
- Nacken-Schulterschmerzen (siehe gleich unten)
- Rückenschmerzen
- Atembeschwerden
- Herzbeschwerden
- Magen-Darm-Beschwerden
- Rheumatische Beschwerden
- Unterleibsbeschwerden
Steifer Nacken, trübe Gedanken?
Können unelastische Faszien zu Depressionen führen? Forschende haben den Zusammenhang in zwei Studien untersucht.
Gibt es eine Wechselwirkung zwischen dem Fasziengewebe im Nacken- und Schulterbereich und der Neigung zu negativen Gedanken? Für diese Frage interessierten sich der Forscher Johannes Michalak und sein Team von der Universität Witten-Herdecke in zwei Studien. (https://pubmed.ncbi.nlm.nih.gov/34955570/)
Das Ergebnis: Womöglich haben Menschen mit Depressionen steifes, unelastisches Fasziengewebe. Das könnte es ihnen erschweren, negative Gedankenschleifen zu beenden.
Für die erste Studie wurde zunächst die Steifigkeit des Fasziengewebes von 80 Depressiven und Nichtdepressiven gemessen. An der zweiten Studie nahmen 69 Personen teil, bei denen eine Depression festgestellt worden war. Rund die Hälfte massierte sich 30 Sekunden lang selbst Schultern und Nacken, indem sie über eine Faszien-Schaumstoffrolle hin und her rollten. Die Kontrollgruppe legte sich mit Nacken und Schultern auf die gleiche Rolle und bewegte sich nur auf und ab, sie massierten sich also nicht richtig.
Anschliessend wurde allen eine Liste mit positiven und negativen Begriffen vorgelesen, die sie sich merken sollten. Diejenigen, die Schultern und Nacken mit der Schaumstoffrolle „geknetet“ hatten, merkten sich deutlich mehr positive Wörter. Die Autorinnen und Autoren betonen, dass es eine kurze Behandlung und ein vorübergehender Effekt war.
(Susanne Ackermann, 15. Sep 2023 in PSYCHOLOGIE HEUTE)
Angst und Depression
Angst vor dem Kommenden, vor der Zukunft – und Niedergeschlagenheit angesichts des Gewesenen, vor der Vergangenheit: Die Angst und Depression sind zwei Seiten derselben Medaille, ängstliche Menschen sind nicht selten auch depressiv und umgekehrt. Im Persönlichkeitsmodell der “Big Five” sind Ängstlichkeit und Niedergeschlagenheit zwei Facetten ein und derselben Grundeigenschaft, des “Neurotizismus”, der emotionalen Labilität. Besonders frappant ist die Verkoppelung bei der “generalisierten Angststörung”, bei der sich die Angst verselbständigt hat und frei von Auslösern kommt und geht, wie sie will.
Meist kommt erst die Angst im Leben, und wenn sie nicht vergehen will, gesellt sich in späteren Jahren die Depression hinzu.
Auch Studien haben nun ergeben, dass Menschen während einer Depression ihr Denken auf die Vergangenheit fokussieren. Haben Menschen hingegen Angst, so gehen ihnen vor allem zukünftige Ereignisse durch den Sinn, die sie als Bedrohung empfinden. Vergangene Dramen stimmen also eher depressiv, künftige ängstlich!
(A.Pomeranz, P.Rose: Is depression the past tense of anxiety? Int Journal of Psych, DOI: 10.1002/ijop.12050).
Ängste sind wie Rauchmelder, die zu sensibel eingestellt sind. Sie schrillen schon bei sehr wenig Rauch los und stellen uns auf Alarm – bis zur Panikattacke.
Therapeutische Folgerungen zeigen zeitlich in die Mitte: Das achtsame Fokussieren auf die Gegenwart, auf das, was gerade in diesem Moment, im Hier und Jetzt geschieht, hilft sowohl gegen Angst als auch gegen die Depression! Die verschiedensten Meditationsformen sind dazu ein fantastisches Instrument, jedoch auch Yoga, Tanzen, Singen und Spaziergänge in der Natur.
Demütigungen und Kränkungen
Neuere Studien zeigen, dass Demütigungen und Kränkungen zu den häufigsten Ursachen von Depressionen zählen.
Wie schaff ich in solchen Situationen “Distanz zu mir”?
Macht mein verarmtes Mikrobiom im Darm mich depressiv?!
In diesem interessanten Zusammenhang wird die Ernährung und die Entzündung bei der Depression immer wichtiger: Lesen Sie dazu weiter unten!
Dies übrigens eine weitere Erklärung für den Zusammenhang von Dauerstress und Depression: Auch der Stress lässt unsere Darmflora massiv verarmen, was wiederum zur Depression führen kann.
Besonderes bei der Frau
Während der depressiven Episoden treten bei Frauen häufiger chronische Müdigkeit, gesteigerte Schläfrigkeit und eine psychomotorische Verlangsamung auf.
Literatur: Kelly Brogan: “Die Wahrheit über weibliche Depression. Warum sie nicht im Kopf entsteht und ohne Medikamente heilbar ist.” >> daraus: Die Depression ist ein Symptom. An irgendeiner Stelle im Körper gibt es eine Unausgewogenheit…
Besonders bei Frauen hilft eine Ernährung, die reich an Gemüse und Ballaststoffen ist und Fleisch, Fast Food und Zuckerprodukte minimiert.
Frau sollte aber ihr Eisen und Vitamin B12 im Blut messen lassen: zu tiefe Werte können auch depressive Symptome (Müdigkeit…) verursachen.
Besonderes beim Mann
Männer hingegen berichten eher von Schlaflosigkeit, motorischer Unruhe und gesteigerter körperlicher Erregbarkeit (auch chronische Schmerzen gehören hier dazu).
“Male Depression”: Eine Depression äussert sich bei Männern oft untypisch. Männer, die ihre Depression “externalisieren”, versinken weder in Schwermut, noch wirken sie niedergeschlagen oder ziehen sich zurück. Sie nehmen zwar einen starken inneren Druck wahr, fühlen sich aber nicht psychisch krank. Vielmehr fallen sie auf, weil sie plötzlich und uncharakteristisch für ihren Charakter verärgert und gereizt sind, rasch die Be-herr-schung verlieren oder hohe Risiken eingehen, etwa im Strassenverkehr. Solche Auffälligkeiten werden – wenn überhaupt – als Persönlichkeitsstörung oder Neurose fehlinterpretiert. Männer kompensieren häufig durch verstärkten Konsum von Suchtmitteln wie Zigaretten und Alkohol, auch Sex und auch durch starke körperliche Aktivitäten wie Sport. Männer drücken ihr gesundheitliches Befinden weniger differenziert aus, verarbeiten ihre Beschwerden weniger introspektiv, funktionieren weiterhin im Alltag und suchen seltener Hilfe als Frauen.
- vermehrter sozialer Rückzug, der oft verneint wird.
- berufliches Überengagement, das mit Klagen über Stress maskiert wird.
- Abstreiten von Kummer und Traurigkeit.
- zunehmend rigide Forderungen nach Autonomie (in Ruhe gelassen werden).
- zunehmende Intensität oder Häufigkeit von Wutanfällen, Impulsivität.
- Hilfe von anderen nicht annehmen: das “Ich kann das schon allein”-Syndrom.
- ab- oder zunehmendes sexuelles Interesse.
- vermehrter bis exzessiver Alkohol- und/oder Nikotinkonsum.
- anderes Suchtverhalten: TV, Sport, Glücksspiel, Internet etc..
- ausgeprägte Selbstkritik, bezogen auf vermeintliches Versagen, Versagensangst.
- andere für eigene Probleme verantwortlich machen.
- verdeckte oder offene Feindseligkeit.
- Unruhe und Agitiertheit
- Chronische Schmerzen (siehe dazu diesen eindrücklichen Bericht bei Piqd www.piqd.de/gesundheit/manner-suchen-seltener-nach-hilfe-das-muss-sich-andern “Frauen suchen Hilfe – Männer sterben!” Das ist der beunruhigende Titel einer Forschungsarbeit an der Universität Innsbruck. Dahinter steckt die These, dass Depressionen bei Männern oft nicht erkannt werden, weil Männer seltener Hilfe suchen. Ein Beispiel männlicher Depression: Nick Kyrgios und seine Ausraster!
Männliche Vegetarier könnten ein höheres Risiko für Depressionen haben als Männer, die Fleisch essen! Darauf deutet eine Studie der USamerikanischen National Institutes of Health (NIH) mit mehr als 9.600 Männern hin: Vegetarische Kost bei Männern mit mehr Depressionen assoziiert.
Der australische Tennisstar spricht in einem Interview 10/2020 über den ständigen Druck auf der Profi-Tour.

Tennisspieler Nick Kyrgios hat seine Ausraster auf dem Platz mit seinem Kampf gegen innere Dämonen erklärt. Er habe Probleme mit Depressionen, sagte der 25-Jährige. «Ich bin eines Tages in Schanghai aufgewacht, es war vier Uhr am Nachmittag, und ich lag immer noch bei gezogenen Vorhängen im Bett. Ich wollte das Tageslicht nicht sehen», berichtete Kyrgios, der für sein temperamentvolles Verhalten berüchtigt ist. Er sei «an einem einsamen, dunklen Ort» gewesen. «Ich fühlte mich, als wäre niemand an mir als Person interessiert. Alle sahen mich nur als Tennisspieler und wollten mich benutzen. Ich verlor die Freude am Spiel und geriet ausser Kontrolle.» Der ständige Druck habe ihn in die Depression getrieben. Zuletzt im 2020 war Kyrgios im Tennisgeschäft die Stimme der Vernunft im Kampf gegen die Corona-Pandemie. Er verzichtete auf die Teilnahme an den US und den French Open.
Und seine emotionale Wendung:
Im Verlaufe des Frühjahrs 2022 begann er konstanter zu spielen. «Ich hatte es einfach satt, die Leute im Stich zu lassen», sagte er nun. «Ich war sehr egoistisch. Ich war deprimiert, bemitleidete mich die ganze Zeit. Das wollte ich ändern. Ich schaute die Menschen um mich herum an, ich wollte sie nicht mehr enttäuschen. Jetzt mache ich sie stolz. Jetzt werden nicht mehr so viele negative Dinge über mich gesagt. Ich wollte das Narrativ verändern.»
Die Liebe spielt dabei eine wichtige Rolle. Seit vergangenem Dezember ist er mit einer wunderbaren Frau zusammen. Nach seinen Matchs lässt er kaum eine Chance aus, sich bei ihr im Platzinterview zu bedanken.
Der Unterschied zu früher ist bei Kyrgios, dass er es nun schafft, sich nach seinen Wutausbrüchen und Schimpftiraden wieder schnell zu beherrschen. Er verliert die Kontrolle nicht mehr. Der Ärger geht nicht mehr tief.
Genau dies berichtet auch der Dalai -Lama, dass selbst er manchmal Ärger verspürt – diesem aber keinen grossen Platz gewährt, so dass dieser nicht tief gehen kann und schnell wieder weg ist.
Weiterer prominenter Mann: Kevin-Prince Boateng
Der frühere Fussballprofi fiel während seiner Karriere in eine Depression. Er sagt, wie er diese erlebte – und wie er seinen Stolz beiseitelegen musste, um sie zu überstehen.
„Solche psychischen Probleme sind natürlich tricky, weil sie sich ganz langsam in dein Leben schleichen. Es gibt nicht den Moment, in dem du sagst: Hier habe ich die Depression gefühlt. Sie kommt langsam, nimmt dir Kraft und Energie oder deinen Willen, irgendetwas zu tun. Und irgendwann sass ich dann da und war komplett leer.“
Ausdruck einer anderen Krankheit oder einer Medikamenten-Nebenwirkung?!
Immer muss ausgeschlossen werden, dass diese depressive Symptomatik nicht durch organische Erkrankungen bzw. die Einnahme von Arzneimitteln (Anabolika, Interferon, Isotretinoin, Kortikosteroide, Antibabypille, Antiepileptika) oder Drogen (Alkohol, Amphetamine, Barbiturate, Benzodiazepine, Kokain, Halluzinogene, Narkotika) verursacht werden.
Abzugrenzen ist (v.a. beim älteren Menschen) eine Demenz (Alzheimer z.B.), die auch obige Symptome aufweisen kann. Die Orientierung ist bei der reinen Depression jedoch meist normal und in der Demenz gestört. Und die Psychomotorik ist beim Depressiven oft verändert und bei der Demenz meist normal (Genaueres dazu siehe auch hier).
Ein sehr hilfreiches Instrument dazu ist die Cornell-Skala. Dieser Test umfasst 19 Items, welche Veränderungen der Stimmung, des Verhaltens, vegetativer Funktionen wie Appetit und Schlaf sowie weitere Störungen erfassen. Von anderen Depressionsskalen unterscheidet sich die Cornell-Skala dadurch, dass sie nicht nur durch ein Gespräch mit dem Patienten erhoben wird, sondern sich vor allem auf Beobachtungen der Pflegenden stützt, die im Zeitraum von einer Woche erhoben werden.
Dann auch Neurologische Erkrankungen wie Zerebrovaskuläre Erkrankungen, Epilepsie, Hydrocephalus, Infektionen (inkl. HIV und Neurosyphilis), Migräne, Morbus Huntington, Morbus Parkinson, Morbus Wilson, Multiple Sklerose, Narkolepsie, Neoplasmen (Krebs), Schlafapnoe, Neurologisches Trauma.
Dann Internistische Erkrankungen:
Endokrinologische: Hyperaldosteronismus, Hyper- bzw. Hypoparathyreodismus, M.Cushing, M.Addison, PMS, Schilddrüse (Hypo-, Hyperthyreose).
Infektionen und rheumatische Erkrankungen: Borreliose, HIV, Hepatitis B, Lues; Rheumatoide Arthritis; Polymyalgia rheumatica; Sjögren Syndrom, Systemischer Lupus Erythematodes; Tuberkulose.
Diverse: Porphyrie, Urämie; Vitamindefizite (C, B12, Folsäure, Niacin, Thiamin), Eisenmangel.
Depression (MDD) scheint durch Entzündungen mitverursacht oder verschlechtert (Entzündungsmarker sind regelmässig pathologisch).
(J Neurol Neurosurg Psychiatry 2012;83:495-502: Depression: an inflammatory illness? Rajeev Krishnadas, J.Cavanagh; a review)
Bei der Depression findet man auch meist eine Neuroinflammation, eine Entzündung der Nerven und des Hirns, was in einer grösseren Reizbarkeit für Schmerzen, in Hypersensibilitätszustände mündet. Deshalb findet man zusammen mit depressiven Zuständen auch häufig somatische Symptomenkomplexe, wie Reizdarm, Reizblase, Unterleibschmerzen (Beckenschmerzen), Kopfschmerzen – also Schmerzzustände aller Art.
Man kann sich mit der Neuroinflammation auch erklären, weshalb mässige, aber regelmässige Bewegung die Depression stark bessert, da durch die Muskeltätigkeit ausgelösten Stoffwechselvorgänge die Neuroinflammation wesentlich vermindern.
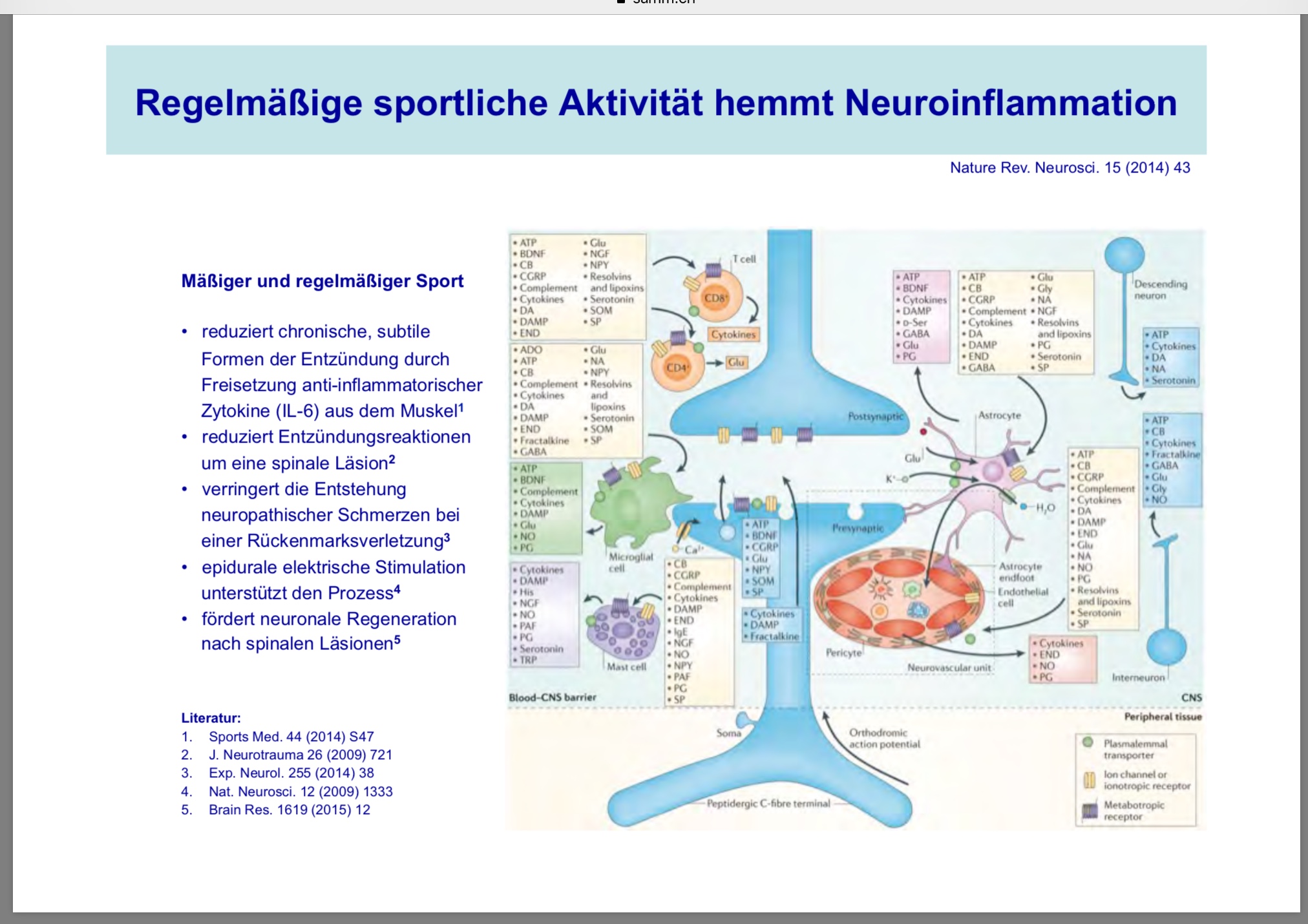 (Copyright Prof. Jürgen Sandkühler, Zentrum für Hirnforschung, Medizinische Universität, Wien; http://chr.meduniwien.ac.at)
(Copyright Prof. Jürgen Sandkühler, Zentrum für Hirnforschung, Medizinische Universität, Wien; http://chr.meduniwien.ac.at)
Dein Smartphone macht Dich depressiv.
Generation „Kopf unten“ aufgepasst. Wer sein Smartphone häufig benutzt (also fast jeder), riskiert ernsthafte Depressionen.
Das haben Forscher der University of Auckland festgestellt.
Der Grund ist ganz einfach: Wer viel textet und surft, lässt auch viel den Kopf hängen. Buchstäblich.
Wir bekommen nicht nur bei Selbstwertproblemen und mieser Stimmung eine schlechte Körperhaltung, sondern auch anders herum – eine schlechte Körperhaltung krümmt unseren Geist und dämpft unser Selbstwertgefühl.
Nichts anderes passiert, während wir aufs Handy schauen: Kopf runter, Schultern runter. Nimm einem, der so da steht, das Smartphone aus der Hand und er sieht aus, als wäre er verdammt deprimiert. Dem Gehirn reicht diese Haltung als Signal, es zieht seinen Schluss aus dieser Haltung.
Diese Körperhaltung ruiniert neben der Laune auch unser Selbstvertrauen und unsere Leistungsfähigkeit in Tests sowie die generelle Produktivität, ausserdem fällt es uns so schlechter, uns an gute Dinge zu erinnern, während sich die schlechten nur so aufdrängen.
Über die Therapie dieser Haltungsstörung siehe hier auf dieser Website!
Und… zum Digital-Detox hier in meinem Blog
Die Arbeitswelt macht depressiv
Die Welt des Lebendigen mit seinen Rhythmen und Zyklen (Atmung, Puls, Tag/Nacht, Jahreszeiten…) steht im Widerstreit mit dem modernen Projekt des linearen Fortschritts und des unaufhörlichen Wachstums unserer Wirtschaft, also mit unserer Arbeitswelt. Dies kann depressiv machen und in ein Burnout führen.
Es braucht einen neue Versöhnung dieser gegensätzlichen Prinzipien, eine Arbeitswelt, in der auch die zyklische Regeneration von uns Menschen, aber auch der Natur um uns Platz hat.
Vertiefen >>> Sternstunde Philosophie, 01/24 mit Thomas Fuchs, Psychiater und Philosoph
Spätaufstehen macht depressiv
Um 23% liesse sich das Risiko einer Depression verringern, wenn Spätaufsteher eine Stunde früher aufstünden (und zu Bett gingen). Zu diesem Ergebnis kommen Forscherinnen und Forscher nach der Auswertung von Daten aus mehreren Studien. Würden Spätaufsteherinnen es schaffen, zwei Stunden früher aus dem Bett zu kommen, liesse sich das Risiko weiter senken. Sie sollten tagsüber möglichst viel Licht bekommen. (Iyas Daghlas u.a.: Genetically proxied diurnal preference, sleep timing, and risk of major depressive disorder. JAMA Psychiatry, 2021)
Antibabypille und Depression
Spätestens seit 2016 wird die Depression bei jungen Frauen untrennbar mit der Pille verbunden. Damals zeigte eine grosse Untersuchung aus Dänemark, dass Frauen, die mit der Pille verhüteten, ein um 80 Prozent höheres Risiko hatten, in eine Depression zu rutschen. Die Selbstmordrate war sogar dreimal so hoch wie in der Kontrollgruppe (die absoluten Suizidzahlen lagen mit 71 Fällen unter den 500.000 Befragten allerdings auf sehr niedrigem Niveau).
Den negativen Einfluss auf die Stimmung bestätigte aber zuletzt im Juni 2023 nochmals eine grosse Studie mit britischen Daten: Hier war das Risiko depressiver Symptome bei Patientinnen, die sich in ihrer Jugend für die Pille entschieden hatten, um 130 Prozent erhöht.
Diagnostik-Test
Sich selber testen: PHQ-Test!
…und eher für Fachkräfte:
Sehr hilfreich zur Abgrenzung gegen eine Demenz (Alzheimer) ist die oben beschriebene Cornell-Skala, die sich vor allem auf Beobachtungen der Pflegenden stützt.
Die Hamilton-Skala (Hamilton Rating Scale of Depression – HRSD) ist ein standardisiertes diagnostisches Instrument für den Arzt zur Beurteilung des Schweregrades einer Depression. Die Hamilton Skala dient insbesondere dazu, die Wirksamkeit verschiedener Therapien, z.B. von Medikamenten in Zulassungsstudien, zahlenmässig exakt zu erfassen. Die Skala wurde 1960 von dem deutschstämmigen englischen Psychiater Max Hamilton (”Himmelschein”) eingeführt.
In der ursprünglichen, auch heute noch oft verwendeten Fassung, werden 21 Symptomenkomplexe systematisch vom Untersucher mit Punkten bewertet.
Untersuchungspunkte sind z.B. die depressive Stimmung (Traurigkeit, Hoffnungslosigkeit, Hilflosigkeit, Wertlosigkeit), Schuldgefühle, Selbstmordgedanken, Schlafstörungen, körperliche Beschwerden, Sexualität, Gewichtsverlust.
Die Bewertung erfolgt aus dem Punktetotal. Je höher die Punktzahl, um so stärker ist die Depression. 66 ist die höchste, 0 die niedrigste erreichbare Punktzahl. Es gibt keinen “Normalwert”, aber es hat sich eingebürgert, ab 10 Punkten von einer leichten, ab 20 von einer mittelschweren und ab 30 von einer schweren Depression zu sprechen.
Die Hamilton Scale in Englisch zum Download – Testinstrument für Ärzte, ungeeignet zur Selbstdiagnose!
Kardiovaskuläre Erkrankungen und Depression
Diese zwei Krankheiten scheinen häufig gekoppelt zu sein. Nach einem Herzinfarkt besteht ein 6-fach erhöhtes Risiko für eine Depression und nach Hirnschlag ein 3-faches oder höher (Lesperance et al. Psychosomat Med 1996; Morris et al. Am J Psychiatry 1993).
Depression fördert gestörte Schmerzwahrnehmung im Darm und damit den Reizdarm
Depression und Angststörungen sind häufige, d.h. in etwa 40% Komorbiditäten des Reizdarmsyndroms. Aktuelle Daten weisen nun in Richtung einer gestörten Verarbeitung viszeraler Schmerzreize in den Gehirnen von IBS-Patienten (Neuroinflammation). Diese Auffälligkeiten sind umso ausgeprägter, wenn Patienten deutlichere Anzeichen einer Depression zeigen. Sie sind weniger gut in der Lage, Schmerzsignale aus dem Darm zentral zu unterdrücken.
Zudem gibt es einen klaren Zusammenhang einer verarmten Darmbesiedlung (ungünstiges Mikrobiom) mit der Depression: siehe hier: Mikrobiom-und-Depressionen.pdf!
Es existiert aber das Paradoxon!
Männliche Vegetarier könnten ein höheres Risiko für Depressionen haben als Männer, die Fleisch essen! Darauf deutet eine Studie der USamerikanischen National Institutes of Health (NIH) mit mehr als 9.600 Männern hin:
Vegetarische Kost bei Männern mit mehr Depressionen assoziiert.pdf
Familiär gehäuft
Es gibt Dispositionen zur Depression (gehäuft in Familien). Es existiert dann der Aspekt einer sog. Vererbung. Ich sage “sogenannt”, da genauso bei einer familiären Situation das Erleben der Nichtkontrolle von Unangenehmen eine Verringerung der Motivation, eine Passivität, eine Hilflosigkeit hervorrufen kann (also doch keine “Vererbung”).
Das erschöpfte Selbst
Die heutige Häufung von Depressionen und Suchtkrankheiten aller Art führt man auch auf die Überforderung des heutigen Menschen zurück, in Erfüllung des Versprechens der autonomen Persönlichkeit jederzeit für alles selbst verantwortlich sein zu sollen. Depressiv wird der Mensch demnach nicht, weil ihm Möglichkeiten verwehrt bleiben, sondern weil er die Illusion ertragen muss, dass ihm alles möglich ist. Unter diesem Druck fällt er empfindungslos zusammen und explodiert in der Sucht nach Reizen.
Drückte Menschen früher eher die Tatsache nieder, dass sie keine (oder kaum eine) Wahl hatten – wobei sie eben darin Statussicherheit, eventuell auch Seelenruhe finden konnten – wird nunmehr die Wahl die Norm und die Unsicherheit ihr Preis.
Bewegungsarmut und Depression
Sicher 40% aller leichten Depressionen kommen ursächlich aus einem Bewegungsmangel im Alltag! Das Risiko ist um das Dreifache verglichen mit der Durchschnittsbevölkerung erhöht. Weiterlesen >>>
Endogen?
“Endogene” Depression (also von innen kommend) heisst vorerst mal: nicht induziert (z.B. durch andere schwere psychische oder körperliche Krankheit), nicht postinfektiös (nach schwerer Infektionskrankheit), nicht traumatisch (z.B. frühkindliche Trennung) – nicht “reaktiv” also.
“Endogen” wurde auch wieder populär, da der Hirnstoffwechsel von Depressiven offensichtlich anders funktioniert und dies der Ansatz der antidepressiven Medikamente ist, die diesen Stoffwechsel wieder normalisieren und damit der Mensch überhaupt wieder fähig ist, die Denkmuster zu verändern. Diese Hirnstoffwechselstörung als Ursache und nicht als sekundäres Phänomen zu sehen, ist aber rein hypothetisch.
Wir als Betreuer müssen die Hoffnung übernehmen, weil wir wissen, das Medikamente und Psychotherapie helfen können. Wir müssen die Frequenzen wieder etwas zum schwingen bringen (“es gilt das Herz zu rühren, des Königs steinern Herz…”). Denn die Sinne etwas wahrzunehmen, sind beim Depressiven immer noch offen – im Gegensatz zum Geist.
Burnout und Depression
Es ist umstritten, wo die Definition eines “Burnout” beginnt und wo die einer “Depression” aufhört. Überschneidungen sind gross – Unterscheidung nur partiell möglich. Die Prophylaxe beider Zustände ist ähnlich – die Therapie zum Teil und betrifft beim Burnout häufiger in Arbeitssituationsverbesserungen: siehe dazu die eigene Seite über das “Burnout” auf dieser Website.
Therapieansätze
Was tun?
Als Hausarzt interessiert mich zuerst mal:
Wie steht es um Ihre engsten Beziehungen?
Wie zufrieden sind Sie mit Ihrer Wohnsituation?
Und wie am Arbeitsplatz?
Dies wären die drei wichtigsten Bereiche des Lebens, die zu körperlicher und seelischer Gesundheit beitragen. Stimmt es hier nicht, kann eine Depression die Folge sein.
Es sind auch vor allem in obigen drei Dingen die eigenen Bedürfnisse, der “Innere Ruf”, deren Nicht-Befolgen in eine Depression münden kann!
Bei einer Depression kommt es darauf an, sich gerade gegenteilig zu verhalten wie mit Depression. Also etwa so:
- Kopf rauf. Blick nach vorn.
- Sorgfältige Kleidung tragen. Sich schön machen.
- Musik. Singen unter der Dusche – und ausserhalb (siehe unten).
- Sport. Rausgehen.
- Mit allen möglichen Leuten zu Spaziergängen abmachen.
- Ein Internet/Social Media welches mir dient und von dem ich nicht beherrscht werde!
Chorsingen hilft gegen Depressionen. Dies zeigt eine Übersichtsstudie der University of Queensland, Australien. Die Forscher analysierten dazu sieben Studien und fanden heraus: Durch das Gruppensingen fühlten sich die Teilnehmer weniger psychisch belastet. Regelmässiges Chorsingen macht Menschen emotional stärker und gibt ihnen Lebenssinn.
(“The European Journal of Health”, 2018)
- Immer sollten persönliche, soziale Missstände aufgedeckt, angeschaut und verändert werden. Auch deshalb ist eine Gesprächs- oder andere Psychotherapie (auch eine Paartherapie kann sehr förderlich sein) bei einem Psychologen/-In oder psychotherapeutisch ausgebildeten Psychiater oder Hausarzt sehr erlösend. Ihr Hausarzt kennt gute Adressen oder kann Ihnen auch selbst mit Gesprächen und ev. sogar Medikamenten helfen. Er sollte auch seltene Ursachen, die zu denselben Symptomen führen können, ausschliessen (z.B. Veränderungen des Hirns).
Schwerpunkte der Paartherapie bei Depression ist die Förderung der Kohäsion des Paares, der gegenseitigen Unterstützung, der Kommunikation der Partner, der gegenseitigen Akzeptanz und der Unabhängigkeit/Autonomie – aber auch der Abbau von ambivalentem Verhalten, Drohungen bezüglich Trennung, abschätziger Kritik/Abwertung, inadäquater Unterstützung und der Monotonie in der Beziehung (siehe auch meine Seite über “besseren Sex”!).
Zur Persönlichkeitstheorie siehe hier oben >>>
. - Bezwingen Sie negatives Denken:
Alle Menschen haben die Tendenz, mehr über schlechte Erfahrungen nachzudenken als über positive. Das ist eine evolutionäre Anpassung – das Überwinden von gefährlichen oder verletzenden Situationen, die uns im Laufe des Lebens begegnen (Mobbing, Trauma, Verrat), hilft uns, sie in Zukunft zu vermeiden und in einer Krise schnell zu reagieren.
Aber das bedeutet, dass Sie etwas härter arbeiten müssen, um Ihr Gehirn zu trainieren, negative Gedanken zu überwinden. Und so geht’s: Versuchen Sie nicht, negative Gedanken zu stoppen.
Wenn Sie sich sagen: “Ich muss aufhören, darüber nachzudenken”, werden Sie nur noch mehr darüber nachdenken. Machen Sie sich stattdessen Ihre Sorgen zu eigen. Wenn Sie sich in einem negativen Kreislauf befinden, benennen Sie ihn: “Ich mache mir Sorgen um Geld.” “Ich bin besessen von den Problemen auf der Arbeit.” Behandeln Sie sich selbst wie einen Freund.
Wenn Sie sich selbst gegenüber negativ eingestellt sind, fragen Sie sich, welchen Rat Sie einer Freundin geben würden, die niedergeschlagen ist. Versuchen Sie nun, diesen Rat auf sich selbst anzuwenden. Stellen Sie Ihre negativen Gedanken in Frage.
Sokratisches Hinterfragen ist der Prozess des Hinterfragens und Änderns irrationaler Gedanken. Studien zeigen, dass diese Methode Depressionssymptome reduzieren kann. Das Ziel ist, Sie von einer negativen Denkweise (“Ich bin ein Versager.”) zu einer positiveren zu bringen (“Ich habe in meiner Karriere viel Erfolg gehabt. Dies ist nur ein Rückschlag, der nicht auf mich zurückfällt. Ich kann daraus lernen und besser werden.”) Hier sind einige Beispiele für Fragen, die Sie sich stellen können, um negatives Denken herauszufordern. Schreiben Sie zunächst Ihren negativen Gedanken auf, z. B. “Ich habe Probleme bei der Arbeit und zweifle an meinen Fähigkeiten.”
Fragen Sie sich dann: “Was sind die Beweise für diesen Gedanken?”
“Beruht er auf Fakten? Oder auf Gefühlen?”
“Könnte ich die Situation falsch interpretieren?”
“Wie könnten andere Menschen die Situation anders sehen?
“Wie würde ich diese Situation sehen, wenn sie jemand anderem passiert wäre?” Die Quintessenz: Negatives Denken passiert uns allen, aber wenn wir es erkennen und dieses Denken hinterfragen, machen wir einen grossen Schritt in Richtung eines glücklicheren Lebens.Dann machen Sie die »Was gut gelaufen ist«-Übung:
Es gibt gute evolutionäre Gründe dafür, dass die meisten von uns nicht annähernd so geübt darin sind, der guten Ereignisse eingedenk zu sein, wie sie im Analysieren unglücklicher Vorfälle sind. Jene unter unseren Vorfahren, die viel Zeit damit verbracht haben, sich im Sonnenschein angenehmer Ereignisse zu räkeln, während sie sich besser auf Schlimmes vorbereitet hätten, haben die Eiszeit nicht überlebt. Um also die natürliche Neigung unseres Gehirns, sich auf Katastrophen einzustellen, überwinden zu können, müssen wir an der Fähigkeit des Denkens an Dinge, die gut gelaufen sind, arbeiten und sie einüben. Nehmen Sie sich in den folgenden Wochen jeden Abend, bevor Sie ins Bett gehen, zehn Minuten Zeit für diese Übung. Schreiben Sie drei Dinge auf, die heute gut gelaufen sind und warum sie gut gelaufen sind. Sie können ein Tagebuch oder Ihren Computer dazu verwenden, diese Ereignisse festzuhalten, aber es ist wichtig, dass Sie eine greifbare Aufzeichnung besitzen. Die drei Dinge müssen nicht weltbewegend wichtig sein (»Mein Mann hat heute auf dem Heimweg mein Lieblingseis zum Nachtisch besorgt«), aber sie können das natürlich auch sein (»Meine Schwester hat heute einen gesunden Jungen zur Welt gebracht«). Beantworten Sie nach der Benennung des positiven Ereignisses auch die Frage: »Warum ist es dazu gekommen?« Wenn Sie zum Beispiel geschrieben haben, dass Ihr Mann Eiscreme besorgt hat, dann notieren Sie: »Weil mein Mann manchmal sehr aufmerksam ist« oder »Weil ich daran gedacht habe, ihn anzurufen und ihn daran zu erinnern, in den Supermarkt zu gehen«. Oder wenn Sie geschrieben haben: »Meine Schwester hat gerade einen gesunden Jungen zur Welt gebracht«, dann könnten Sie als Grund angeben: »Weil der liebe Gott es gut mit ihr meint« oder »Weil sie während der Schwangerschaft alles richtig gemacht hat«.
Darüber zu schreiben, warum die positiven Ereignisse in Ihrem Leben geschehen sind, mag sich zuerst seltsam anfühlen, aber bleiben Sie eine Woche lang dabei. Es wird immer leichter werden. Es ist wahrscheinlich, dass Sie nach etwa sechs Monaten geradezu süchtig nach dieser Übung sind und weniger deprimiert und glücklicher sein werden.
(aus: Flourish – wie Menschen aufblühen: Die Positive Psychologie des gelingenden Lebens, Martin Seligmann)
- Das beste antidepressiv wirksame Medikament ist die ERNÄHRUNG!
- Nichts bringt besser positive Gefühle zum Vorschein als Essen, das mit Liebe gekocht wurde.
- Vegetarische Ernährung verbessert stark unser Mikrobiom (Darmbesiedlung mit Bakterien) und damit eine Depression! Dies gilt vielleicht für Männer nicht!
Dabei aber das Eisen und Vitamin B12 im Blut im Auge behalten, da eine Mangel Depressions- ähnliche Symptome (Müdigkeit…) machen kann. - Kurzfasten, optimal als 16:8 wirkt antidepressiv, wahrscheinlich über eine stark antientzündliche Wirkung (gegen die Neuroinflammation).
- Viel Fisch, aber auch Walnüsse, Oliven-, Raps- und Leinöl in der Ernährung stabilisiert auch die Seele. Ein niedriger Omega-3-Fettsäuren-Spiegel führt zu Serotoninmangel, was depressive Störungen hervorrufen kann.
Ein Therapieversuch mit Fischöl-Kapseln jedoch scheint nach neusten Studien sogar kontraproduktiv! Eine Studie mit rund 18 000 Probanden aus dem Jahr 2021 gezeigt, dass bei über 50-jährigen Personen, die Omega-3 mit Fischölkapseln supplementierten, das Risiko einer Depression anstieg.
V.a. in der Schwangerschaft hat die Mutter einen besonders hohen Omega-3-Bedarf – das Depressionsrisiko ist dann auch massiv erhöht. Fettiger Meerfisch und Leinöl (jeden Tag ein bis zwei Esslöffel) sind also in der Schwangerschaft sehr wichtig. - Eine Mediterrane Diät (Vollkornprodukte, Gemüse, Hülsenfrüchte, Früchte, Fisch, low-fat und ungesüsste Milchprodukte, mageres rotes Fleisch, Geflügel, rohe ungesalzene Nüsse, Eier, Olivenöl, …), bis 2 Gläser Wein pro Tag) wirkt prophylaktisch und auch therapeutisch gegen eine Depression! (http://www.evimed.ch/journal-club/artikel/detail/therapie-einer-depression-mit-diaet/)
- Wer im Alter Depressionen vorbeugen möchte, sollte grünen Tee trinken – vier Tassen pro Tag halbieren das Risiko nahezu! (Takahashi H, Am J Clin Nutr 2009; 90: 1615-1622)
- Dunkle Schokolade: Neuere Studien zeigen eine klar antidepressive Wirkung. “Das Problem ist, wenn man Menschen sagt, dunkle Schokolade sei gut, dann essen sie wahrscheinlich eine Menge dunkler Schokolade anstelle von Obst und Gemüse. Vor allem ist aber Bewegung und eine gute, ausbalancierte Ernährung wichtig“, betont Riba im Begleittext der Studie.
- Mehr über Ernährung und Depression hier in meinem Blog: http://walserblog.ch/2015/10/09/brainfood/ !
. - Depressionen und psychodelische Drogen wie Ketamin!
. - Der Verzicht auf die eigene Bedürfnis kann in eine DEPRESSION führen!
Fragen nach den Ausnahmen: kein Problem ist ständig da oder immer gleich stark. Also Fragen nach problemfreien oder problemarmen Zeiten…
Hier ist besonders wichtig, welche Teile des Lebens noch gelingen, wo es Inseln des Erfolges und der Zufriedenheit gibt. Was macht trotz Depression noch Freude oder was hat früher Freude bereitet (Freudentagebuch!)?!
Welche positiven Effekte hat die Depression im System, im Lebenszusammenhang?
z.B. Ich bekomme eine Pause, wenn ich überfordert bin… ich werde in Ruhe gelassen…
Ich werde endlich beachtet und ein wenig versorgt… die anderen verlangen nicht mehr soviel von mir…
Ich kann erleben, wer wirklich für mich da ist, wer mich wirklich so liebt, dass er auch so zu mir steht…
Depressives Verhalten führt oft dazu, dass andere mehr Verantwortung übernehmen, mehr Rücksicht nehmen… So tritt Entlastung für den Leidenden auf…
Eine Art Notbremse, ein Frühwarnsystem…
Normalerweise kann ich nicht Nein sagen – jetzt geht es nicht anders…
Lösungsorientiert ist auch die “Wunderfrage“: Wenn über Nacht ein Wunder passieren würde und das Problem würde wie weggezaubert aus dem Leben verschwinden: Was wäre morgen anders?
Woran würdest Du nach dem Aufwachen als Erstes bemerken, dass das Problem weg ist? Ganz konkret?
Was würdest du am Morgen danach als Erstes tun? Was dann?
Wer würde als Erster bemerken, dass das Problem weg ist? Wer dann?
Was würdest du am meisten vermissen in deinem Leben, wenn das Problem plötzlich weg wäre?
Wenn du einen Grossteil der Probleme bewältigt hast, wie sehe dann dein Leben aus, was würdest du anders machen als heute?
Woran würden die anderen eine Behebung/Verbesserung des Problems festmachen?
Wer würde am meisten überrascht sein?
Wer würde stark, wer schwach und wer gar nicht darauf reagieren, wenn es weg wäre? Wie stark würde jeder reagieren? Kannst du dies auf einer Skala von 1 bis 10 einschätzen (je höher der Wert, desto grösser die Reaktion)?
.
.
- Achtsamkeitstraining, z.B. die Mindfulness-BasedCognitiveTherapy (MBCT) kann den Betroffenen einen Weg weisen, ihren Ängsten und depressiven Episoden entgegenzutreten, sich selbst aus den düsteren Gedankenzirkeln zu befreien und vor Rückfällen zu schützen. Achtsamkeit hilft, satt im Tun-Modus, im Sein-Modus offen zu sein für die Erfahrung im jeweiligen Augenblick, ohne sie verändern zu wollen.
Literatur dazu: Petra Meibert: Der Weg aus dem Grübelkarussel. Achtsamkeitstraining bei Depression, Ängsten und negativen Selbstgesprächen. Das MBCT-Buch. Kösel, 2014.
Siehe dazu auch die zeitliche Zusammenhang zwischen Depression und Angst – und der Ausweg über die “Mitte”, über das “Hier und Jetzt”!
.
- Sicher 40% aller leichten Depressionen kommen ursächlich aus einem Bewegungsmangel im Alltag! Das Risiko ist um das Dreifache verglichen mit der Durchschnittsbevölkerung erhöht.
Hier wird auch immer als zentrales Thema, die Besserung einer Neuroinflammation durch Bewegung angesehen.
Was also bei Depressionen immer auch positiv wirkt sind tägliche Waldläufe, Wanderungen oder andere körperliche Betätigungen (Joggen: siehe hier!) (30 Minuten täglich, gemäss British Journal of Sports Medicine, Bd.35, S.114 – siehe auch Lawlor DA, Hopker SW. BMJ 2001; 322: 763-7).
Die Dosis macht‘s! Sport scheint die seelische Gesundheit deutlich zu verbessern – doch zu viel bewirkt das Gegenteil! In einer Querschnittsstudie zeigten 3 bis 5 Trainingseinheiten mässiger Intensität pro Woche zu je 45 Minuten die besten Ergebnisse. (Sammi R. Chekroud und Kollegen in Lancet Psychiatry, 2018). Mehr war viel schlechter!
Bei 44% aller leichten Depressionen ist der Bewegungsmangel sogar die Ursache!
.
Eine Metaanalyse mit 218 Originalarbeiten (14 170 Teilnehmende, 495 Behandlungsarme) verglich den antidepressiven Effekt verschiedener Sportarten gegenüber herkömmlichen Behandlungsoptionen (selektive Serotonin-Wiederaufnahmehemmer [SSRI], Psychotherapie). Den besten Erfolg zeigten Spazieren («walking»), Joggen, Yoga und Krafttraining, wobei die Wirksamkeit mit der Intensität der Aktivität korrelierte. Insgesamt waren die erzielten Behandlungseffekte vergleichbar mit psychotherapeutischen und pharmakologischen Ansätzen, auch schnitt die Kombination von SSRI und Aktivität besser ab als die isolierte medikamentöse Therapie. Die Studie unterstreicht damit den wichtigen Stellenwert körperlicher Aktivität in der Behandlung einer Depression. (BMJ. 2024, doi.org/10.1136/bmj-2023-075847) - Schaukeln hilft auch: Es sollten aber schon ein bis zwei Stunden täglich sein (Schaukelstuhl, etc.
- Yoga ist nicht nur gut für den Körper, sondern es ist auch gleich wirksam wie eine Psychotherapie. Zu diesem Ergebnis kommen Psychologen der Universität Jena. Sie werteten 25 Studien mit über 1300 Personen aus. Alle von ihnen machten klassisches Hatha-Yoga mit Atem- und Körperübungen, um psychische Störungen wie Depression, Süchte oder Ängste zu behandeln.(Deutsches Ärzteblatt,2016 – Studie aus Jena)
- Neu wird auch wieder “partieller Schlafentzug” als äusserst erfolgreich beschrieben: Während der zweiten Nachthälfte müssen sie wach bleiben (d.h. Wecker auf 2 – 3 Uhr stellen, falls sie um 22 oder 23 Uhr ins Bett gehen). In einer Woche wiederholen sie dies in drei Nächten und stoppen dann wieder. Dies ergibt bereits in 2/3 aller Fälle eine anhaltende Besserung. Bereits nach der ersten Nacht merken sie übrigens genau, ob diese Methode bei ihnen anschlägt, denn schon dann sollte eine klare stimmungsaufhellende Wirkung vorhanden sein.
Der Nachteil dieser Therapie liegt auf der Hand: die Müdigkeit.
An der Freiburger Uniklinik wird deshalb ein anderes Verfahren erprobt: der Schlafentzug mit anschliessender Schlafphasenverschiebung. Nach einer vollständig durchwachten Nacht dürfen die Patienten täglich sieben Stunden schlafen, allerdings zu vorgezogenen Zeiten: in der ersten Nacht von fünf Uhr nachmittags bis Mitternacht, in der zweiten von sechs bis eins usw., bis sie nach einer Woche wieder gewöhnliche Schlafenszeiten erreicht haben.
Bei Depressiven scheint in irgendeiner Weise die Synchronisierung von Schlaf-Wach-Zyklus und inneren Rhythmen gestört zu sein. Dafür gibt es verschiedene Anhaltspunkte: Viele Patienten fühlen sich morgens besonders mies und abends relativ gut. Diese Leute sprechen übrigens besonders gut auf Schlafentzug und Schlafphasenverschiebung an!
Ausserdem wirkt der partielle Schlafentzug in der zweiten Nachthälfte etwas besser als in der ersten. Und Vormittagsnickerchen nach einer durchwachten Nacht führen häufiger zu einem Rückfall in die Depression als Nachmittagsnickerchen.
Dies alles bestätigt eine Hypothese, dass es in den frühen Morgenstunden eine kritische Phase gibt. Schläft ein depressiver Mensch zu diesem Zeitpunkt, wird eine Art Schalter umgelegt, der die Stimmung verschlechtert. Bleibt er hingegen in der kritischen Phase wach, umgeht er den Absturz in die Schwermütigkeit.
. - Lichttherapie: Winterdepressionen, d.h. depressive Verstimmungen in der sonnen- und lichtarmen Jahreszeit (auch saisonale Depression genannt, seltener existiert also auch eine Sommerdepression!) kann durch morgendliches (zwischen 5:30 und 9:00) anstrahlen von 2’500 (für ein bis zwei Stunden) bis 10’000 (während 30 Minuten) Lux-Lampen (weisse Leuchtstoffröhren) sehr positiv beeinflusst werden. Bereits nach 10 bis 14 Tagen hebt sich die Stimmung. Es wird empfohlen, eine Lichttherapie solange durchzuführen, bis die Frühjahrssonne wieder mehr Licht liefert. (z.B. Archives of general Psychiatry, Vol. 58, No.1 (2001), S.69 – 75). Eine Möglichkeit “natürlicher” Lichttherapie besteht darin, dass die Morgendämmerung simuliert wird: noch während die Betroffenen schlafen, wird ein Licht eingeschaltet und über ein bis zwei Stunden langsam heller gemacht, bis zur ungefähren Aufwachzeit die volle Lichtstärke erreicht ist.
Winterdepressionen sind (im Gegensatz zur selteneren Sommerdepression) häufig von so genannten atypischen Depressionssymptomen begleitet; dazu gehören zum Beispiel vermehrter Schlaf und verstärkter Appetit (vor allem für Süsses) mit Gewichtszunahme.
Auf www.chronobiology.ch findet sich eine Liste, welche die Schweizer Institutionen angibt, in denen eine Lichttherapie möglich ist. Diese Seite liefert auch weitere nützliche Infos, wie z.B. Adressen von Firmen, die Tischgeräte für die Heim-Lichttherapie vertreiben.
Gemäss neueren Studien hilft die Lichttherapie aber auch sämtlichen über 60jährigen mit Major Depression: 1 Stunde morgens mit ca. 7500 Lux! (– Arch Gen Psychiatry 68(1):61-70, January 2011 © 2011 to the American Medical Association
Bright Light Treatment in Elderly Patients With Nonseasonal Major Depressive Disorder-A Randomized Placebo-Controlled Trial. Ritsaert Lieverse, Eus et Al.)
. - Botulinumtoxin unter die Haut zwischen die Augen gespritzt, dort wo sich die Zornesfalten bilden, kann eine (auch schwere) Depression stark verbessern.
Als Begründung wird die sogenannte Facial-Feedback-Hypothese angesehen, eine gegenseitige Wechselwirkung von Emotionen und der Mimik (die umgekehrte Abhängigkeit ist ja altbekannt). Als Beispiel sind die Versuche bekannt, dass Menschen Comics anschauen und dabei einen Stift nur mit den Zähnen und nicht mit den Lippen im Mund halten. Diese Aktivierung der Lachmuskeln macht, dass die Comics lustiger empfunden werden!
Diese Rückkoppelung vermag Botulinumtoxin nun offenbar zu unterbrechen.
(J Psychiatr Res. 2012 Feb, Facing depression with botulinum toxin: A randomized controlled trial. Wollmer)
. - Bei älteren Menschen mit Depression wirkt auch sehr gut:
– mehr Kinobesuche
– mehr Konzerte, Opern, Theater,…
– mehr Kunstausstellungen!
.
- Medikamente Antidepressiva:
Antidepressiv wirkende Medikamente (SSRI) können allein genommen oder mit Psychotherapie kombiniert werden. Sie sind laut umfassenden und neueren Studien leider nicht so wirksam, wie sie dargestellt werden. Psychotherapie ist bei leichten und mittelgradigen Depressionen wirksamer, als Medikamente es sind. Das gilt nicht unbedingt für die Akutbehandlung, wohl aber für die Wirkung auf lange Sicht.. Medikamente führen nach Absetzen häufiger zu einem Rückfall. Das Risiko für eine erneute depressive Episode steigt nach erfolgreicher Behandlung durch ein Medikament allein um das Drei- bis Fünffache. Bei frühzeitiger psychotherapeutischer Behandlung sinkt aber das Risiko für weitere Depressionen (Robert DeRubeis, Nature Review Neuroscience). - Antidepressiva können die Plastizität erhöhen – unter bestimmten Bedingungen:
Auch herkömmliche Antidepressiva erhöhen die Plastizität im Gehirn, wie Forscher beim Ketamin gefunden haben, und zwar, indem sie an Kalzium-Kanäle von Nervenzellen andocken. Sie binden ausserdem – genauso wie Ketamin – an spezielle Rezeptoren der Hirnzellen und verändern deren Gestalt, sodass ein bestimmter Wachstumsfaktor besser andocken kann. Er sorgt dafür, dass mehr dieser Rezeptoren in die Hülle der Nervenzellen eingebaut werden und verstärkt so die Übertragung von Signalen (Cell: Casarotto et al., 2021).
Und schliesslich könnte die neue Hypothese sogar eine Erklärung dafür liefern, warum Antidepressiva kein Allheilmittel sind und nicht in jedem Fall helfen. Dass sich Hirnzellen besser verschalten, ist nämlich nur die Grundbedingung für die Genesung. Medikamente können ein Fenster öffnen. Aber damit sich wirklich etwas zum Guten verändert, muss es draussen etwas Neues zu sehen geben.
Zum Umlernen braucht es beides, Plastizität im Hirn und neue Erfahrungen: Aktivitäten, die Freude bereiten; Menschen, die einem guttun. Und manchmal eine Psychotherapie.
Tatsächlich wirkt die Kombination von Antidepressiva und Psychotherapie besser als jede der Behandlungen allein, das zeigen verschiedene Metaanalysen (World Psychiatry: Cuijpers et al., 2020,Depression and Anxiety: Cuijpers et al., 2009, Psychological Medicine: Kamenov et al., 2017 ). Diese Situation wird mit einer Autopanne verglichen: Antidepressiva können das Auto reparieren, aber welche Richtung die Patienten danach einschlagen, hängt von vielen Faktoren ab. Eine Psychotherapie wirkt wie eine Beschilderung, die den Weg zur Genesung zeigt. - Die Erkenntnisse der Forscher fügen sich allmählich zu einem neuen Bild der Depression – und der Effekte von Antidepressiva: Die Medikamente wirken vermutlich gar nicht per se stimmungsaufhellend, sondern ermöglichen vor allem Veränderung, indem sie Menschen empfänglicher für Einflüsse von aussen machten.
Das würde auch den merkwürdigen Befund der Wissenschaftlerinnen vom Istituto Superiore di Sanità erklären: Wenn das soziale Umfeld stabil ist, können die Medikamente dessen positiven Wirkungen verstärken. Wenn aber Beziehungen und Sicherheit fehlen, dann können die Pillen auch diese negativen Einflüsse verschärfen!
Umso wichtiger ist es also, dass besonders Patientinnen und Patienten in schwierigen sozialen Situationen nicht nur Antidepressiva, sondern auch Unterstützung von Psychotherapeuten erhalten. Die Realität sieht jedoch anders aus: Gerade Kranke mit niedrigem Einkommen, einem geringen Sozialstatus und ohne Arbeit bekommen häufiger Psychopharmaka auf Dauer verschrieben. Und wer weniger gebildet ist, nimmt seltener eine Psychotherapie in Anspruch.
Zudem leiden Menschen mit niedrigem Einkommen und geringer Bildung ohnehin fast doppelt so häufig unter Depressionen wie Menschen mit einem hohen sozialökonomischen Status.
Diejenigen, die es ohnehin nicht leicht haben, trifft es also gleich dreifach schwer: Sie bekommen eher eine Depression, ihnen helfen Antidepressiva offenbar im Schnitt weniger gut und sie erhalten seltener eine Psychotherapie. Höchste Zeit, nicht ein vermeintliches chemisches Ungleichgewicht zu behandeln – sondern ein soziales.
(zitiert aus der ZEIT, 28. März 2023, von Stefania Kara) - Antidepressiva nützen nur, wenn der Patient diese auch will und sich eine gute Wirkung erhofft!
- Medikamentöse antidepressive Therapie beginnt man mit niedriger Dosierung, eventuell zusammen mit Tranquilizer oder Hypnotikum, gibt möglichst rasch eine mittlere Dosis und wechselt das Mittel, wenn keine Zustandsverbesserung nach 3-4 Wochen und Maximaldosis während 10-14 Tagen.
Auch ein hochdosiertes Johanniskraut-Extrakt über mindestens 3 und mehr Monaten eingenommen, kann wesentlich erleichtern. (Achtung: zahlreiche Interaktionen, die wahrscheinlich zum Teil auf Induktion CYP-450-abhängiger Enzyme beruhen, sind inzwischen beschrieben: erniedrigte Plasmaspiegel von oralen Antikoagulanzien, Digoxin, Ciclosporin, Theophyllin und trizyklische Antidepressiva, Durchbruchblutungen unter desogestrolhaltigen Antibabypillen und Symptome eines Serotoninsyndroms bei Kombination mit Serotonin-Wiederaufnahmehemmern (neuere Antidepressiva). Zwei Wochen Abstand zwischen Einnahme von Johanniskraut und den Antidepressiva, aber auch vor Operationsnarkosen (!) erscheint ratsam. (arznei-telegramm 1/2000, 15)
…und dann noch:
- Viele Internetseiten versprechen Hilfe bei depressiven Störungen. Doch welche wirken? Zu den von der Stiftung Warentest als wirksam getesteten Angeboten zählt moodgym.de.
Fünf Übungsblöcke auf verhaltenstherapeutischer Basis helfen bei leicht depressiver Symptomatik, neue Wahrnehmung zu trainieren und unterstützendes Verhalten zu lernen, beispielsweise belastende Geadnkenmuster durch neue zu ersetzen. - Depression & Erschöpfung:
kostenlose Onlinetrainings von Universitäten-Gruppe:
https://geton-training.de/: bei Tumorerkrankungen; bei koronaren Herzkrankheiten; bei Diabetes; bei Rückenschmerz und Arbeitsunfähigkeit - und ein interessantes Buch zum Thema:
David Servan-Schreiber: Die neue Medizin der Emotionen: Stress, Angst, Depression: Gesund werden ohne Medikamente, 2003, Goldmann. - Liebe und Kunst helfen uns, unsere Melancholie in gute Bahnen zu lenken – das Glück, traurig zu sein: Joke J. Hermsen, Melancholie in unsicheren Zeiten. HarperCollins, Hamburg 2021
- Randolph Neeses Buch „Good Reasons for Bad Feelings“ lesen.
- UNTER DER GLASGLOCKE:
Depressionen sind eine Krankheit der Lebenswelt, eine des Leibes, des Raumes, der Zeit und mithin der Intersubjektivität. Depressionen haben heisst keine Zukunft zu haben, weder denken noch fühlen zu können, dass sich an der konturlosen Unzeit, die man sein Leben nennt, irgendetwas ändert. Es heisst, sich nicht da-seiend, nicht präsent zu fühlen, die Gegenwart als zähe Dauer zu erfahren – die Zeit zu erleben, anstatt sie zu leben – , und von einer lastenden Vergangenheit bedroht, beschämt und grausam erniedrigt zu werden. Was in vermeintlicher Nähe geschieht, fühlt sich unendlich fern an. Die Welt ist stumm, sie spricht nicht zu dir, oder in bedrohlicher Weise. Das Bewusstsein für jeden Horizont ist zerrüttet, das Angebot, das einem die Welt offeriert, verknappt sich auf radikale Weise. Potentialitäten verheissen nichts mehr, versprechen nur Schlimmeres vom Gleichen.
(Christoph David Piorkowski veröffentlicht am 29 Juni 2022 in PhilosophieMagazin)
Die beste Nachricht kommt ganz zum Schluss: Depressionen können sehr schwer sein – aber sie sind fast immer heilbar. Den allermeisten Menschen geht es irgendwann wieder gut, auch wenn sie sich das in ihren dunkelsten Tagen nicht vorstellen können.
Das Leben wird wieder hell und leicht.
Veröffentlicht am 17. Juni 2017 von Dr. med. Thomas Walser
Letzte Aktualisierung:
17. April 2024








